Хронический необструктивный бронхит: симптомы и лечение у взрослых и детей
На сегодняшний день болезни органов дыхательной системы встречаются довольно часто у всех слоев населения – от новорожденных, детей школьного и подросткового возраста до пожилых лиц. Одним из таких заболеваний является хронический необструктивный бронхит, который, по данным статистики, поражает до 28 % населения. Чаще всего он встречается у лиц 20–50 лет, но и дети не становятся исключением.
Содержание
Общие сведения
Бронхиты – это группа заболеваний, которые объединяет наличие воспалительного процесса в слизистой оболочке бронхиального дерева. Это приводит к развитию ряда симптомов, характерных для той или иной формы болезни. При классификации патологии учитываются:
- характер течения (острое или хроническое);
- этиология (неинфекционная, инфекционная, смешанная);
- уровень повреждения бронхов (крупные, мелкие, бронхиолы);
- наличие явлений бронхообструкции (обструктивный, необструктивный);
- характер выделяемой мокроты (слизистая, гнойная, гнилостная, геморрагическая).
При наличии хронического процесса в бронхах чаще всего приходится сталкиваться с обструктивной и необструктивной формой болезни.
Хронический бронхит (необструктивный) – это воспалительное заболевание, при котором отмечается диффузное воспаление слизистой оболочки бронхов крупного и среднего калибра. На этом фоне происходит гиперплазия секреторных желёз, выделяющих защитную слизь. В связи с этими изменениями увеличивается объём вырабатываемой мокроты, она становится очень вязкой и липкой, что значительно затрудняет процесс её отхождения и очищения бронхов.
Отличия между формами патологии
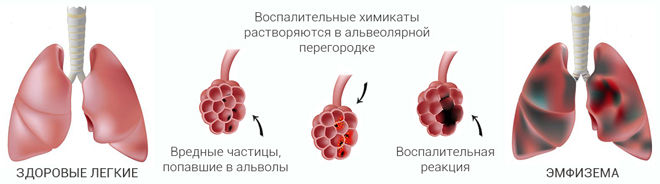
В отличие от простого хронического бронхита, при обструктивном поражается слизистая оболочка бронхов мелкого калибра и альвеолярных мешочков (структурно-функциональных единиц лёгких). Это приводит к нарушению диффузии газов через альвеолокапиллярную мембрану. В результате снижается насыщение крови кислородом и организм находится в режиме постоянного кислородного голодания.
Со временем стенки альвеол теряют способность к сокращению, что становится причиной развития вторичной эмфиземы, а в дальнейшем – дыхательной недостаточности. Необструктивный бронхит не сопровождается явлениями бронхообструкции, что характерно для обструктивной формы. Это происходит из-за чрезмерной выработки и сгущения мокроты в нижних отделах респираторного тракта. Отхождение вязкого секрета из бронхов малого калибра затрудняется, что приводит к нарушению их проходимости.
Постоянное присутствие бронхообструктивного компонента со временем становится причиной развития хронической обструктивной болезни лёгких (ХОБЛ). Это значительно снижает качество жизни пациентов. Такие больные имеют характерный внешний вид: их лицо одутловатое, кожные покровы землисто-серого цвета, обращает на себя внимание цианоз ногтевых фаланг и носогубного треугольника.
Причины возникновения
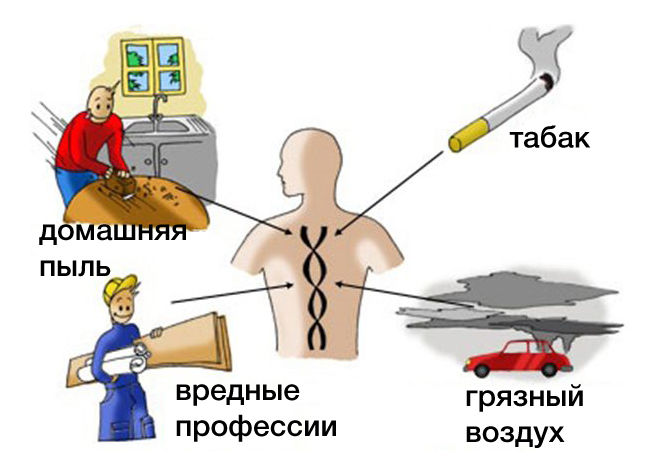
В зависимости от возраста этиология и патогенез заболевания имеют некоторые различия. У взрослых бронхит возникает из-за длительного воздействия на слизистую оболочку дыхательных путей токсичных веществ. Особенно это касается курильщиков. Табачный дым оказывает губительное действие на ресничный эпителий, выстилающий бронхи. Происходит гиперплазия желез бронхиальной секреции, повышается выработка и вязкость слизи, затрудняется её выведение из бронхиального дерева. Под действием табачного дыма снижается местный иммунитет, что облегчает проникновение бактериальных и вирусных агентов в дыхательные пути.
Ещё одной причиной возникновения простого хронического бронхита является вдыхание воздуха, загрязнённого выбросами промышленных предприятий. Патофизиологический механизм повреждения слизистой оболочки бронхов такой же, как и при курении сигарет.
Весомый вклад в развитие заболевания вносят воздушно-капельные инфекции, вызванные аденовирусом, вирусами гриппа, пневмококками, моракселлами, гемофильной палочкой, микоплазмами. Если вовремя не начать лечение, в качестве осложнения можно получить хронический бронхит.
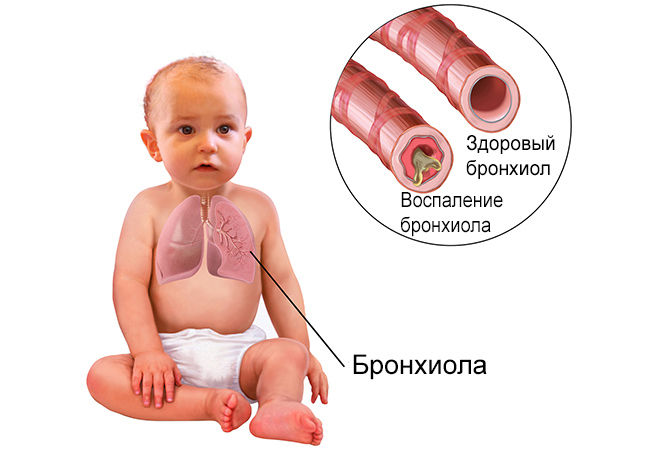
У детей этиопатогенез болезни несколько другой. Наиболее распространённой причиной возникновения бронхита у малышей становятся респираторные заболевания. У новорожденных и дошкольников возбудителями, как правило, являются гемофильные палочки и пневмококки. У школьников и подростков – микоплазмы и пневмококки. Также к развитию хронического бронхита приводят такие факторы:
- Возраст. Чаще всего болеют малыши до трёх лет – это связано с анатомо-физиологическими особенностями их дыхательной системы.
- Наличие хронических инфекций в носоглотке.
- Заражение от окружающих. Бронхит, вызванный инфекционными агентами, заразен и легко передаётся от взрослого или другого ребёнка.
- Чрезмерная реактивность бронхов, что выражается склонностью к аллергии.
- Врождённые патологии, например муковисцидоз.
Симптоматика заболевания
Выраженная клиническая картина хронического необструктивного бронхита проявляется в фазе его обострения, которое случается 2–3 раза за год. Признаки заболевания одинаковые у взрослых и детей. Самый первый симптом – это постоянный влажный кашель, результатом которого является отхождение слизисто-гнойной, вязкой мокроты. При выраженном бактериальном воспалении мокрота может содержать только гной. Нарастает отёк слизистой оболочки бронхов, что приводит к сужению их просвета и появлению инспираторной одышки.
Из-за повышенной выработки бронхиального секрета дыхание становится шумным, хрипящим. Повышается температура тела, больных беспокоят слабость, быстрая утомляемость, снижение аппетита. Если у ребёнка держится температура выше 38 градусов и не снижается после приёма жаропонижающих средств, нужно обратиться в больницу. Гипертермический синдром у детей может приводить к развитию судорог, а в тяжёлых случаях – к отёку-набуханию головного мозга.
Диагностические мероприятия
Диагностика необструктивного хронического бронхита основывается на комплексном применении лабораторных и инструментальных методов исследования. Правильная постановка диагноза возможна только после прохождения полного обследования. Для этого больной должен пройти:
- Клинический анализ крови.
- Микроскопическое исследование мокроты.
- Рентген органов грудной клетки.
- Исследование функции внешнего дыхания (ФВД).
- Бронхоскопию.
При наличии в организме воспаления в крови отмечаются лейкоцитоз со сдвигом формулы влево, повышение СОЭ. При сильной интоксикации может возникать анемия, что бывает крайне редко.
На первой стадии бронхита большую часть образца мокроты составляют эпителиальные клетки. Нейтрофилы и макрофаги представлены скудно. Чем сильнее воспалительный процесс, тем меньше эпителия и больше альвеолярных макрофагов и лейкоцитов в мокроте.
Рентген назначается с целью исключения патологических процессов дыхательных путей, с которыми можно проводить дифференциальную диагностику бронхита (туберкулёз, злокачественные новообразования). Характерных рентгенологических критериев заболевания не существует.
При исследовании ФВД у больных хроническим необструктивным бронхитом не выявляется никаких отклонений. Прохождение этого исследования необходимо с целью исключения обструктивного или рестриктивного компонента. Последний показатель выявляется при гиперреактивности дыхательных путей и склонности к бронхоспазму. Зачастую это рассматривается как диагностический критерий наличия бронхиальной астмы.
Бронхоскопия выполняется с помощью оптического эндоскопа, что позволяет врачу увидеть состояние слизистой изнутри. При воспалении она будет отёчна, гиперемирована. С помощью этого прибора можно взять образец мокроты непосредственно из бронхов, минуя ротовую полость. Такая методика позволяет более точно определить возбудителя заболевания. Отзывы пациентов об этом обследовании в основном негативные – это связано с выраженным дискомфортом во время процедуры.
Лечение заболевания
Существуют основополагающие принципы терапии. Они включают в себя:
- уничтожение возбудителя;
- нормализацию работы желез бронхиальной секреции;
- подавление активного воспалительного процесса.
Больные должны соблюдать охранительный режим, не посещать места массового скопления людей, принимать обильное тёплое питьё, избегать сквозняков.
Особенности лечения у детей
Медикаментозную терапию бронхита нужно начинать, как только появились первые признаки заболевания. С целью уничтожения бактериальной флоры показан приём антибиотиков группы пенициллина («Амоксициллин», «Флемоксин»), макролидов («Сумамед»), цефалоспоринов («Эфмерин», «Цефуроксим»). Для маленьких детей существуют современные порошковые формы препаратов.
Чтобы облегчить процесс отхождения мокроты, необходимо принимать бронходилатационные и муколитические средства. К отхаркивающим относятся «Муколван», «Мукалтин». Препараты для расширения бронхов «Пульмикорт», «Беродуал» обычно назначаются в форме ингаляций с помощью специального устройства – небулайзера. С целью уменьшения реактивного отёка слизистой оболочки бронхов показан приём антигистаминных средств («Лоратадин», «Эриус»).
При температуре выше 38 градусов детям обязательно нужно давать жаропонижающие («Нурофен»).
Для улучшения сопротивляемости организма назначают приём иммуностимуляторов («Флавозид», «Экстракт алоэ»). Сколько и каких лекарств давать ребёнку, подскажет врач-педиатр. Более подробную информацию о заболевании можно получить, посмотрев видео с участием доктора Комаровского.
Терапия у подростков и взрослых
Этим категориям пациентов показаны те же группы лекарственных средств, что и детям. Антибактериальные препараты назначают обычно в форме таблеток или инъекций. Чтобы дополнительно подавить активность воспалительного процесса, рекомендуется принимать нестероидные противовоспалительные средства («Ибупрофен», «Доларен», «Парацетамол»). Дозировки и кратность приёма лекарств нужно соблюдать согласно рецепту врача.
Во избежание обострений бронхита нужно свести к минимуму действие всех неблагоприятных факторов, влияющих на этот процесс. Чтобы не возникло осложнений, необходимо находиться на больничном во время острой фазы заболевания, придерживаясь всех врачебных рекомендаций!